>>> 2005年第8期
糖尿病视网膜病变防治要点
作者:陈 丹
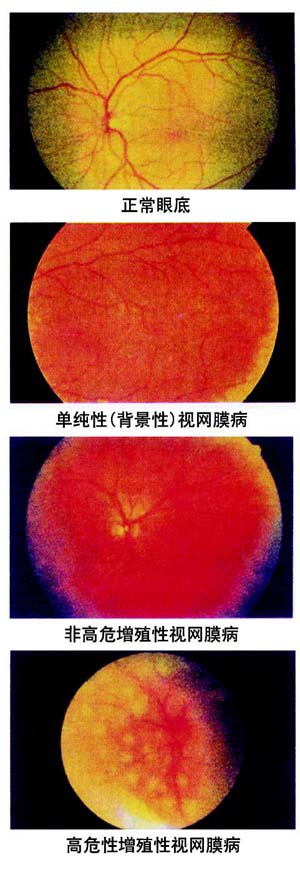
糖尿病视网膜病变早期可无自觉症状,微血管瘤为最早出现的改变,早期数量较少,随着病情的加重,数量逐渐增加,并可伴有视网膜出血、渗出、水肿、新生血管、纤维增生,甚至视网膜脱离 。病变累及黄斑后有不同程度的视力减退、视野中心暗影、视物变形等。若视网膜小血管破裂,血液进入玻璃体,可有黑影飘动;若新生血管大量出血进入玻璃体,视力受损明显;黄斑区外的视网膜脱离,可引起视野缺损。眼科界将糖尿病视网膜病变分为非增生期(单纯型)和增生期(增生型),如此分期有利于了解该病的预后和确定治疗方案。
治疗
1.控制血糖 血糖控制情况与糖尿病视网膜病变的发生、进展和视力预后有很大关系。如果血糖长期控制不良,则不仅糖尿病视网膜病变发生率增加,而且发展为增生型者也增多。故一旦发现糖尿病,即应终身注意控制血糖达到目标值。如果已经产生增生型病变,即使控制血糖也不一定能阻止病情的恶化。
2.光凝治疗 糖尿病视网膜病变不同时期光凝治疗的目的不同,其方法也不同。
(1) 黄斑水肿的光凝治疗:采用氩激光作黄斑区局部格栅光凝,防止视力继续下降。(2)增生期的光凝:当视网膜出血和渗出增多,广泛微血管异常,则提示有产生新生血管进入增生期的危险,可作散在或全视网膜光凝。如果视网膜或视乳头已有新生血管,则应立即作全视网膜光凝以防止新生血管出血和视力进一步下降。光凝方法以采用3~4次,每周1次比较安全。光凝后3个月重复荧光血管造影,如果尚有新生血管可再补作光凝。如果患者屈光间质不清,如有白内障或玻璃体出血,尚可看清眼底者,则作氪红激光光凝。
3.冷冻治疗 当糖尿病患者因白内障或玻璃体出血,看不见眼底不能作光凝治疗时,则可作视网膜冷冻治疗。
4.玻璃体切除术 玻璃体出血长期不吸收,或有视网膜脱离,则应考虑玻璃体切除术。可根据具体病情选作单纯玻璃体切除术,或联合作视网膜脱离复位术。
5.药物治疗 常用药物有:
(1) 羟苯磺酸类药物:导升明或可元,可降低毛细血管通透性,抑制血管病变和血栓形成,故而使视网膜出血、渗出和微血管瘤减少。口服剂量视病情而定,一般为每日500毫克,分3~4次。可连服3个月,重症者可服1~2年。
(2) 活血素:可减少视网膜血管病变,减少渗出和改善视网膜缺血状态。一般口服每次0.5~1片(每片含二氢麦角隐亭4毫克,咖啡40毫克)剂量,一日2次。可连服3个月,也可服用1~2年。
(3) 其他药物如止血药等,可帮助出血吸收。
预防
虽然有多种方法可以治疗糖尿病视网膜病变,但最根本的治疗还是应早预防、早控制,防患于未然。
1.定期随访血糖 每2周~1月检查一次空腹、餐后两小时血糖,每3个月检测一次糖化血红蛋白(HbA1c)等。若血糖不稳定需调整用药时,监测次数需更多。
2.眼科检查 每3~6月做一次眼底镜检查。荧光血管造影可提高糖尿病视网膜病变的诊断率。许多眼底镜下观察“正常”的眼底,造影时发现有微血管瘤和毛细血管扩张。还可做暗适应和电生理检查。在糖尿病视网膜病变病人中约有半数以上病人暗适应功能降低。
3.视力异常早警觉一旦发生任何下述症状,请立即去医院眼科进行检查:视力模糊;视物重影,出现黑点或飘浮物;单眼或双眼受损;感到眼胀,阅读困难;不能看到眼睛两侧的物体等。
(作者每周三全天有专家门诊)