>>> 2005年第9期
远离脑梗死
作者:陈海波 尹维民 张玉梅
因此,对脑梗死来说,最重要的的是防患于未然,预防其发生或捕捉其发生前的警告信号,尽早采取相应措施。
王先生是一位中年领导干部,年富力强。自认为年轻,身体好,精力旺盛,不会有什么问题。虽有高血压,但并无不适感,整日忙于工作,没有时间去医院检查和治疗。连常规的年度查体,也没有时间进行。在一次会议发言中,王先生突感说话不清楚,但两分钟后即恢复正常。由于缺乏对“小中风”可以引起脑梗死的了解,他未予以注意。第二天起床时,就发现说话不流利,家人不能听懂,右上下肢活动不灵活,这才去医院急诊,被诊断为脑梗死。检查还发现有糖尿病、血脂异常。经半年多的药物和康复治疗,言语功能稍好转,但说话仍不流利,需拄拐行走,生活不能完全自理,有时需要他人帮助,从此不得不退出领导岗位。
应该说王先生还算是幸运的,因为脑梗死危害很大,有的患者因此而不得不卧床或坐轮椅,甚至丧失性命。到目前为止,脑梗死的治疗效果还不尽如人意,因此,认清什么是脑梗死,并了解脑梗死的早期症状极为重要。
源于脑动脉阻塞
人们常说的中风包括缺血性和出血性两种。出血性中风是由于脑血管破裂,血液进入脑组织而引起肢体麻木、瘫痪、失语等症状,常在活动、情绪激动、劳累、用力等情况下出现。缺血性中风包括短暂性脑缺血发作(即“小中风”)和脑梗死。其中脑梗死是指供应大脑的动脉血管由于各种原因在局部形成血块(血栓)使得动脉阻塞,以致这个血管所供血的脑组织缺血而导致脑梗死,从而产生各种症状。脑梗死多在安静下起病,尤其是在夜间。它的表现是多种多样的,病变部位不同,症状也不同。
高级功能受影响:淡漠、反应迟钝、言语障碍、昏迷;
运动功能受影响:复视、肢体瘫痪或动作不协调、行路不稳、吞咽困难,饮水呛咳;
感觉功能受影响时:黑朦、视物模糊、听力丧失、半身麻木、眩晕等。
若颈内动脉血栓形成时,可出现一侧眼睛失明、对侧上下肢瘫痪;若病变发生在左大脑半球,还可出现言语不清,不能进行计算;随病情发展而出现呕吐、昏迷。
识别先兆症状
一旦发生脑梗死,其治疗效果常不能令人满意,因此,控制危险因素及识别早期症状(先兆症状)极为重要。大约有25%的患者在脑梗死发生前有短暂性脑缺血发作(英文缩写TIA),中医称为“小中风”,前面提到的患者王先生在发病前一天就有短暂的言语障碍。
常见的先兆症状为:暂时的①黑朦、单眼失明或偏盲;②记忆丧失;③言语不清,看不懂文字;④一侧肢体的麻木或无力;⑤眩晕、呕吐;⑥看东西双影;⑦声音嘶哑;⑧呛咳或吞咽困难;⑨肢体动作不协调;⑩单侧或双侧口周及舌部麻木等。
一旦出现上述症状,千万不要麻痹大意,尽管这些症状很快恢复,也应尽快到医院查明病因,如进行CT,颈动脉超声、血液黏稠度、免疫系统等检查,针对病因进行治疗。
随着CT、核磁共振技术的发展,脑梗死的诊断较为容易了,但在发病早期12~24小时内检查常难以发现病灶,这时,需要有经验的医师做出较为准确的诊断。
专家简介
陈海波 北京医院神经内科主任、主任医师,北京大学医学部兼职教授,硕士生导师。担任中华医学会神经病学分会青年委员、神经心理学组组长、运动障碍疾病学组副组长,中国临床神经科学、中华实用医药杂志、脑血管疾病杂志等杂志编委。长期从事临床工作,对帕金森病、认知障碍、脑血管病等的诊治有丰富经验。
评估风险度预防脑梗死
脑梗死一旦发生,后果严重,它的预防已经引起人们的高度重视,各种方法和药物不断涌现,乃至令人难以取舍。那么,究竟应该如何预防脑梗死呢?
首先,我们应该了解自身的脑梗死危险因素,评估个人的脑梗死风险,而后,有针对性地选择有效的预防措施。
避开危险因素
脑梗死的危险因素很多,有一些是无法干预的。如年龄,人过中年,脑梗死的风险会逐年增高。还有性别,男性比女性更容易发病。脑梗死的发生还可能与遗传有关,但脑梗死患者的家族成员仍可通过适当的措施,达到预防目的。
除了无法干预的危险因素,现已发现有许多疾病以及不良的生活方式与脑梗死有关,可以通过调整生活方式,或药物治疗进行干预。例如高血压、糖尿病、血脂异常、颈动脉狭窄、吸烟、长期大量饮酒、冠心病、心房纤颤、肥胖等疾病以及缺乏运动等不良习惯。
高血压是最常见的与脑梗死密切相关的重要危险因素,60%的脑梗死有明确的高血压病史。糖尿病控制不好可加重动脉粥样硬化,糖尿病患者发生脑梗死的机会是普通人的2~3倍。颈动脉狭窄是一个潜在的危险因素,在出现低血压时,就容易引起脑梗死。吸烟量越大,发生脑梗死的机会就越多,吸烟者发生脑梗死的机会是不吸烟人群的6倍。血脂异常、长期大量饮酒也可引起动脉粥样硬化。
此外,短暂性脑缺血发作(TIA)和脑梗死患者,再次发生脑梗死的风险极高,也被视为脑梗死的危险因素。
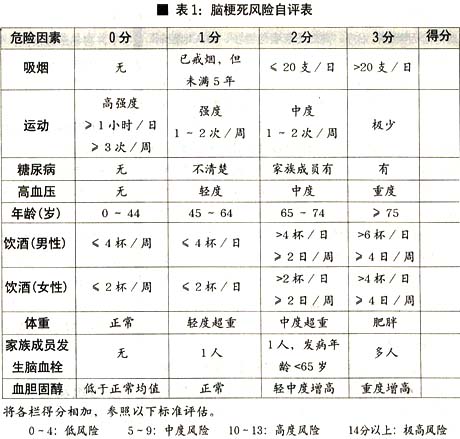
自我评估脑梗死的风险
根据脑梗死的危险因素,澳大利亚脑基金会设计出表1这种简单的评估方法,通过评分就能评估个人脑梗死发病风险。
预防脑梗死
了解了自己的脑梗死风险,便可制定个体化的预防措施了。脑梗死的预防主要包括一级预防和二级预防。一级预防主要是针对未发生过脑卒中,但具有脑卒中危险因素的人群,改变危险因素是一级预防的主要策略。二级预防主要针对已发生脑卒中的患者,特别是有过“小中风”的人,使其免于发生进一步的脑卒中。
即使脑梗死风险较小,也需要采取健康的生活方式。
◆摄入有益健康的食物,如多种水果、蔬菜、谷物、脱脂或低脂奶制品、鱼类、禽肉、瘦肉、豆制品等;
◆减少肥肉、动物内脏、蛋黄、糖和盐的摄入;
◆减少饮酒(酒精量/日:男性<30克,女性<15克);
◆保持热量摄入与消耗的平衡,维持理想体重指数(体重千克/身高米数2,=18.5~24.9);
◆由于脑梗死风险在戒烟2年后逐步降低,5年后才达到普通人水平,吸烟者应尽早戒烟;
◆运动可以减少脑梗死的发生,每日可以快走(或相同强度运动)50分钟,或跑步(或相同强度运动)30分钟,每周不少于4天。
脑梗死风险较高者,除调整生活方式以外,还应针对危险因素进行治疗。高血压患者应稳步、持久地控制血压。糖尿病患者除控制血糖外,应更严格地控制血压和调节血脂。血胆固醇增高者,特别是伴有冠心病、颈动脉狭窄者,服用他汀类调脂药,可以减少脑梗死发病。心房纤颤患者,年龄在65岁以上,或虽低于65岁,但伴有冠心病、糖尿病、短暂性脑缺血时,可以口服华法林治疗,并定期化验凝血酶原时间;不具备化验条件时,也可以服用阿司匹林。已经发生过脑梗死或短暂性脑缺血发作的患者,除以上措施外,还应选用阿司匹林、潘生丁、氯比格雷等药物,以防止再发。
临床医师负有为患者提供脑梗死的有效预防措施之责;而作为患者,则需要了解自身危险因素,采取有效预防措施,长期不懈。
专家简介
尹维民医学硕士,北京军区总医院神经内科副主任,副主任医师。第二军医大学北京临床医学院副教授。长期从事神经内科临床工作,擅长脑血管疾病的诊断和治疗。
[2]